下肢閉塞性動脈硬化症
下肢閉塞性動脈硬化症とは?
足(下肢)の動脈に動脈硬化が起こり、血管が狭くなったり(狭窄)、詰まったり(閉塞)して、足を流れる血液が不足し、それによって痛みを伴う歩行障害が起きる血管病です。重症の患者さんは、足を切断しなければならない場合もあります。
特に下肢に関しては2022年にガイドラインが改訂となり、下肢閉塞性動脈硬化症:LEAD(lower extremity artery disease)と提唱されました。
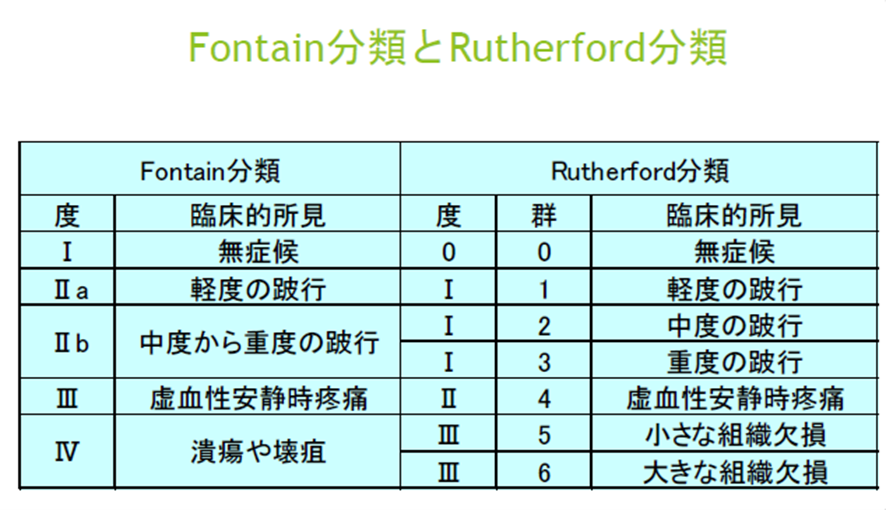
FontainⅢ以上、Rutherford分類4以上になってくると難治性の潰瘍が発生しており、今後も壊死が進行することがあり早急な治療が必要となってきます。またそのような潰瘍が治癒しないような状態のことを包括的高度慢性下肢虚血:CLTI(chronic limb-threatening ischemia)と定義されました。
図1 Fontain分類とRutherford分類
危険因子
糖尿病・脂質異常症・高血圧症・喫煙・高尿酸血症・慢性腎臓病・肥満等の生活習慣病をお持ちの方ほど、起こりやすい病気です。動脈硬化は全身同時に進行するため、狭心症や心筋梗塞・脳梗塞などの全身の血管病にも目を向けて治療したり、予防したりする必要があります。
主な症状
症状として最も多いものが間歇性跛行です。これは「歩くと足が痛く、重くなって歩けなくなり、休むとよくなる」というものです。足に冷たい感じやしびれを伴うこともありますが、これらは背骨の異常などによる神経障害が原因のときもあり、整形外科もしくは神経内科での精密検査が必要な場合もあります。
さらに重症化すると「じっとしていても足が痛い」、「治りにくい潰瘍が出来る」ようになり下肢の壊疽から切断に至ることもあります。
検査
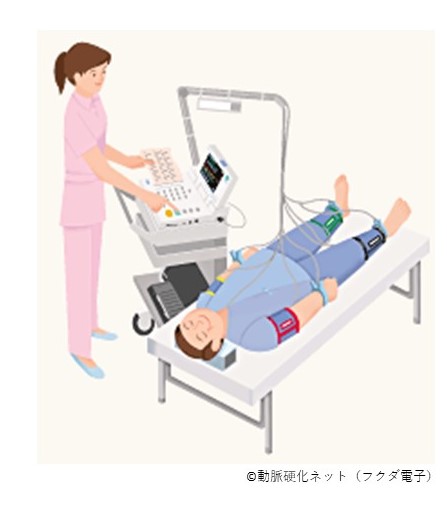
1. 足関節上腕血圧比(ABI)
両腕と両足の血圧を同時に測り、比率をだします(図2)。通常は足の血圧の方が高いので、1.0以上が正常となりますが、足の血流に異常があると1.0未満となり、特に0.9未満では下肢閉塞性動脈硬化症の可能性が高くなります。簡易的な検査ですがスクリーニング検査としては非常に信頼度も高く有用な検査です。
図2
2. 下肢動脈エコー(超音波)検査
ゼリーを付けて体表面から超音波を当てて観察をします。検査中すぐに下肢全体を描き出すことができ、カラードプラ法などを併用することで、詳細に血管病変をとらえることができるのが利点です。
3. CTアンギオグラフィ、MRアンギオグラフィ
CT検査では点滴を確保した上で造影剤を注入し、下肢動脈が造影されたところで撮影を行います。動脈の詳細な観察可能です。ただし、造影剤を使用しますので、この検査はヨードおよびヨード造影剤アレルギーや慢性腎不全の患者さんにはできません。
MR検査では放射線も造影剤も使わずに、血管の様子を描きだすのが特徴です。ただし、強い磁場を使うので、ペースメーカや除細動器など体に金属を埋め込んだ患者さんは、原則としてこの検査はできません。
4. 下肢動脈造影検査
以上の検査は外来できますが、この検査は入院が必要になります。手首や肘、ふとももの付け根の動脈を局所麻酔し、カテーテルを挿入し、下肢動脈の近くまでカテーテルを近づけて造影を行います。より詳細な血管の情報を得る事ができ、治療方針の決定に役立ちます。また、同時に心臓の冠動脈などその他の血管の造影検査を行うこともあります。
下肢閉塞性動脈硬化症:LEAD(lower extremity artery disease)に対する治療
1. 生活習慣の改善
この病気は生活習慣病なので食事・運動・睡眠・喫煙といった生活習慣を改善することが、病気の悪化・予防に役立ちます。特に喫煙とこの病気との因果関係ははっきりしていますので、禁煙は予防・治療の大原則です。
2. 運動療法
間欠性跛行の患者さんに有効です。運動は血液不足の足への血流を増やす効果がある上、高血圧症をはじめ脂質異常症、糖尿病などを管理する上でも重要です。1回30分程度、できれば1日2回を目標に最低でも週に3回程度行うのが好ましいです。
3. 薬物療法
薬物療法は足へ向かう血流を増やして症状を改善する一方、心臓や脳の血流もよくすることを目的として、抗血小板薬(血液をサラサラにする薬)や血管拡張薬(血管を広げる薬)が使われることがあります。
4. 血行再建術(カテーテル治療、血管手術)
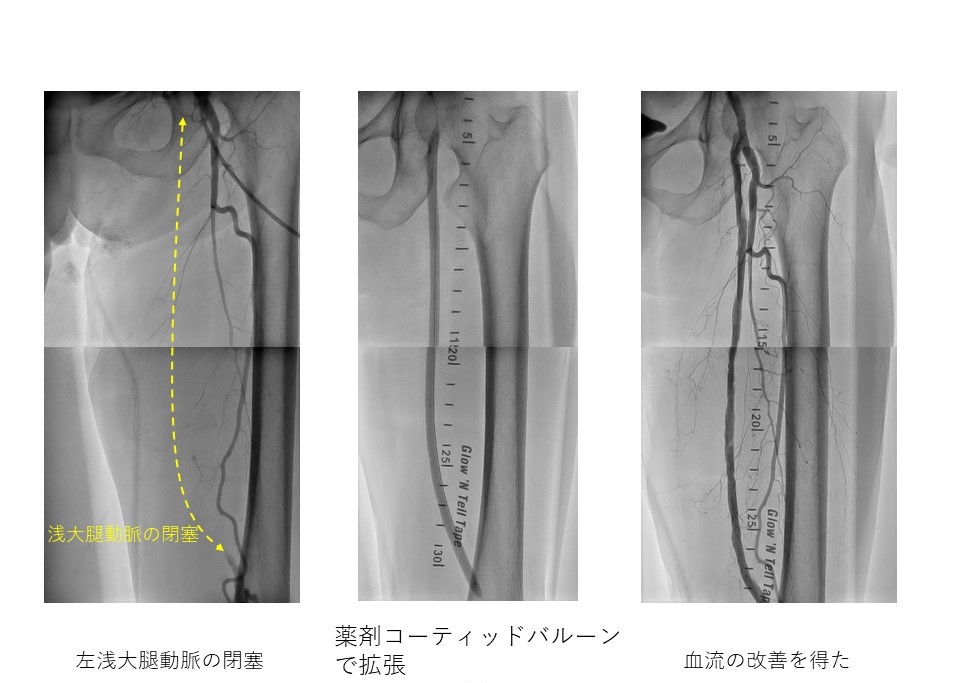
カテーテル治療は血管の狭い部分もしくは詰まっている部分にワイヤーを通して、風船やステント(金属チューブ)等を使用して元々の動脈を広げる手術です(図3)。従来カテーテルでは治療困難であった症例であっても、技術や道具の進歩により治療成績は飛躍的に向上しています。
図3
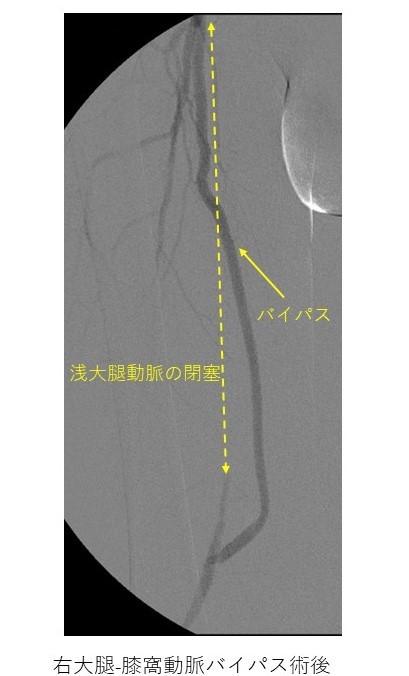
血管手術には血管の狭くなっているところ、もしくは詰まっているところの先に、自分の血管(足の静脈)や人工血管をつなぎ合わせるバイパス手術や、動脈を切開し硬く、分厚くなった内膜と付着した血栓を剥がす血栓内膜摘除術があります(図4)。
図4
包括的高度慢性下肢虚血:CLTI(chronic limb-threatening ischemia)に対する治療
1. 下肢閉塞性動脈硬化症に対する標準的な治療
十分な血流が届かずに傷が治らない、壊死が進行することがほとんどであり薬物療法や血行再建術(カテーテル治療、血管バイパス術)などの治療を行い、下肢潰瘍の部分により多くの血流を送る必要があります。
2. 感染に対する抗生剤治療
下肢潰瘍には皮膚の常在菌から抗生物質に耐性を持つ耐性菌まで幅広く存在していることがほとんどです。創部から菌の培養検査を行い、適切は抗生物質を使用しております。また普段からの処置も非常に重要であり、外来で通院される患者様には自宅での洗浄や処置が不可欠であり、皮膚科医や専属の看護師に指導して頂きます。また必要に応じて訪問看護師の導入なども案内を行っています。
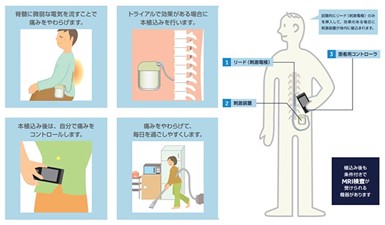
3. 創部の疼痛コントロール(医療用麻薬など)・脊髄刺激療法(SCS)
脊髄を刺激することによって痛みの緩和を図る脊髄刺激療法(spinal cord stimulation: SCS)があります。
この治療では、脊髄に電気刺激を与えることで、痛みを引き起こしている神経の異常な興奮を調整し、脳に痛みの信号を伝わりにくくさせることで、鎮痛効果が発揮されると考えられています。当院では脳外科の専門医が脊髄刺激療法を施行しています。
図5 脊髄刺激療法(当院脳神経外科ホームページより)
4. LDLアフェレーシス(レオカーナ)
レオカーナはLDLコレステロール(悪玉コレステロール)及びフィブリノーゲンを吸着し閉塞性動脈硬化症患者の末梢血液循環を改善させ、難治性潰瘍の治療に用いられます。透析患者様では普段の血液透析に加えて施行することができますが、非透析患者様では一時的に首の静脈からカテーテルを挿入し、施行することも可能です。令和3年3月1日より保険適用が開始されており、新たな補助療法として注目されています。腎臓内科の医師と協力をしながら、治療のスケジュールを検討していきます。
5.局所陰圧閉鎖療法(V.A.C. ulta)
これは従来の局所陰圧閉鎖療法に加えて洗浄液の周期的自動注入機能により創面の環境調整・創の清浄化を行い、創の保護・肉芽形成の促進・滲出液と感染性老廃物の除去を図り、創傷治療を促進します。
感染・汚染を伴う創傷を効率的に洗浄することができますが、数日に一度張替えが必要となってきます。このシステムは、褥瘡、糖尿病性足潰瘍、切断端開放創、静脈うっ滞性潰瘍、術後離開創(腹部)、外傷などの感染・汚染を伴う難治性創傷の治療に使用することが可能となり、当院では積極的に下肢潰瘍の患者様に使用を行っています。

6.リハビリ加療、退院に向けてのケアカンファレンスなど
入院で治療を行っている患者様は自宅退院を目指すにあたり、創部の処置や歩行機能の維持などが必須となります。入院中から理学療法士と共にリハビリを開始していきます。血流が改善した状態でも治癒まで数か月かかることが一般的であるため、介護申請の見直しや退院後の訪問診療、訪問看護に関しても多職種で相談していきます。
7.実際の症例のご紹介 (患者様の許可を得て掲載)
症例1: 80歳代 女性
施設入所中に下肢の左4.5趾に黒色壊死を伴う潰瘍を認め、紹介受診。 初診時に四肢同時血圧検査にて左下肢の血流低下を示唆したため動脈エコー検査を実施した所浅大腿動脈の狭窄を指摘。カテーテル治療目的に2泊3日で入院治療の方針となる。
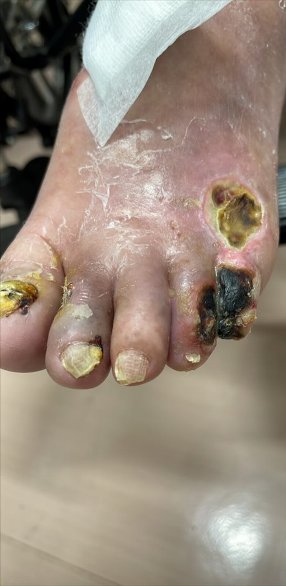
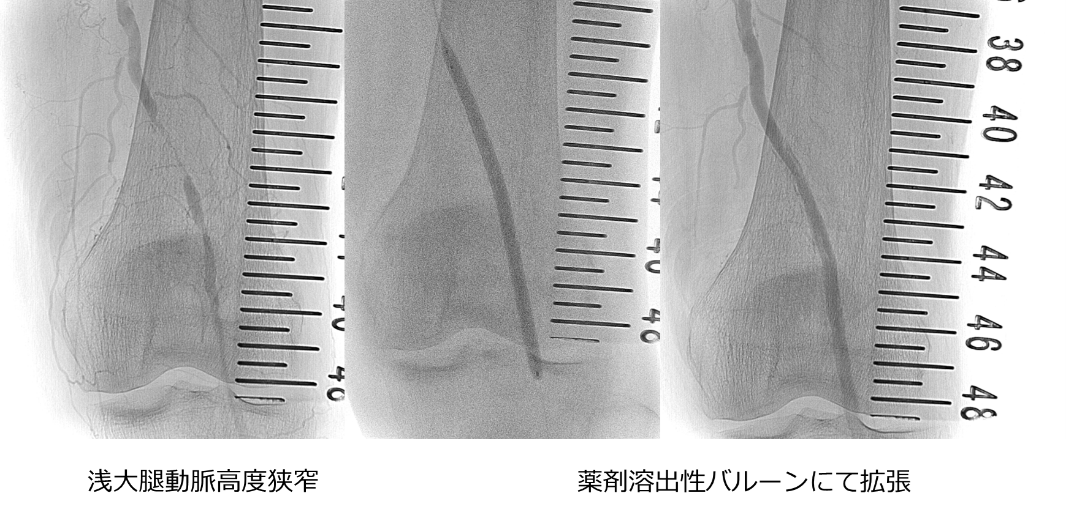
血流改善後に外来にてデブリドマンを実施した。
デブリドマンは局所麻酔(趾間の神経ブロック麻酔を行います)
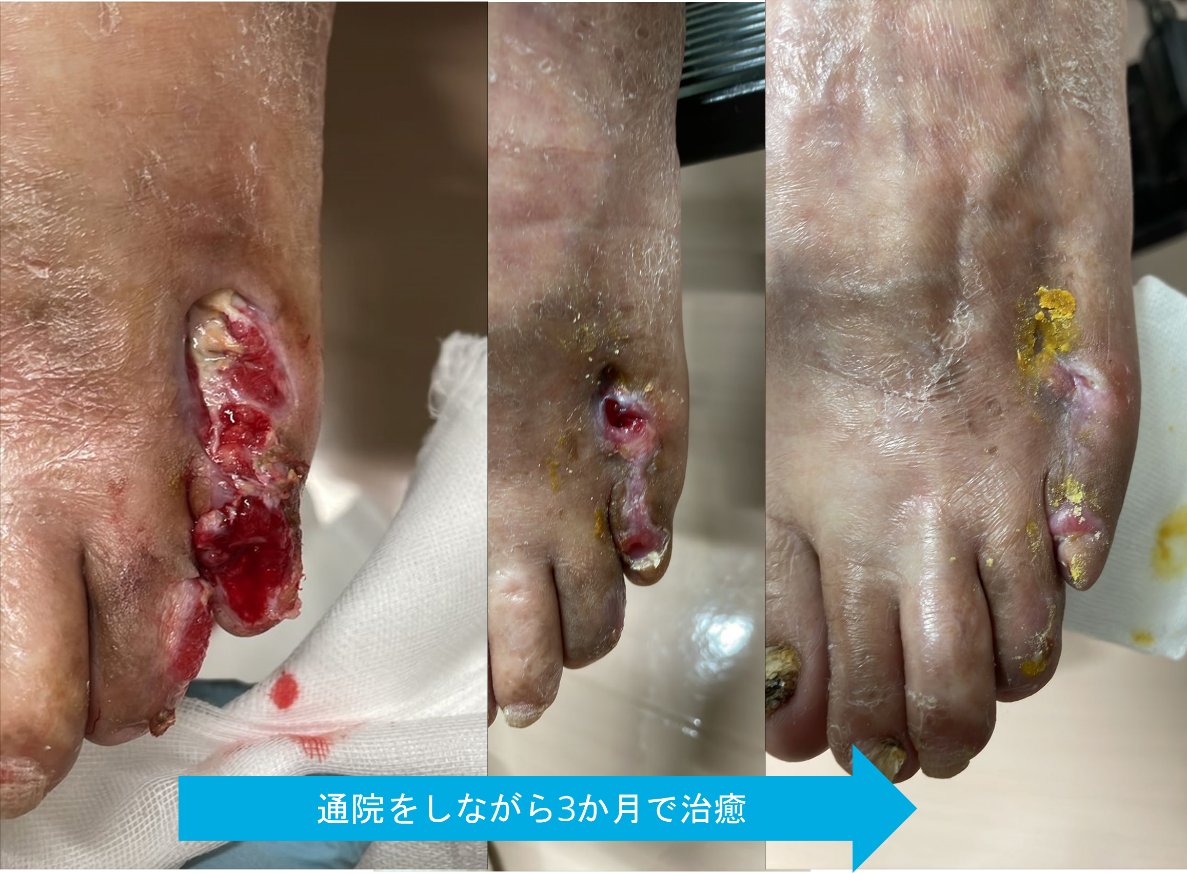
症例2: 50歳代 男性
安静時の疼痛、色調不良を自覚し、透析クリニックより紹介となる。初診時の下肢血流は低下しており、エコー検査にて浅大腿動脈を指摘されていた。4.5趾に色調不良およびレントゲンにて骨融解を伴い、骨髄炎と診断。局所の感染を伴っている状態であり、カテーテル治療および広範囲のデブリドマンのために準緊急で入院治療の方針となる。
疼痛が強く、経口の鎮痛薬の内服に加えて医療用麻薬(フェンタニル)を用いて鎮痛を行い疼痛は軽減。浅大腿動脈の閉塞に対してカテーテル治療、デブリドマンを施行。 入院期間はおよそ2ヶ月半程度であり、外来にて定期的な処置を継続し、4ヶ月で治癒となった。
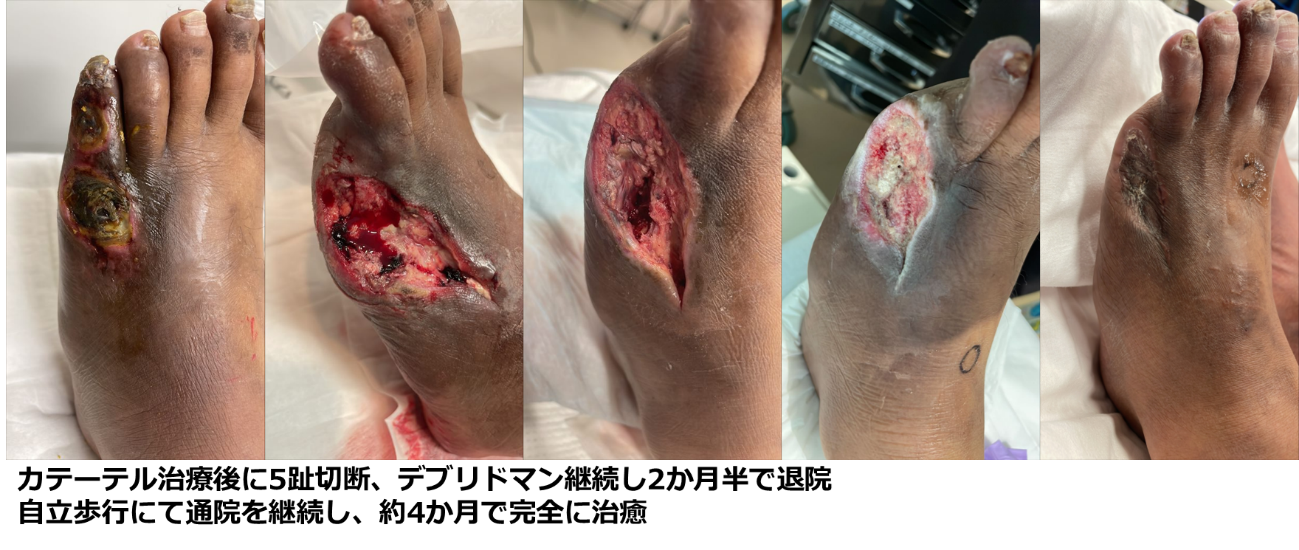
※これらはあくまでも一例であり、すべての症例に該当するわけではありません。
文責 中村
